Aristocort 4mg Triamcinolone Verwendung, Nebenwirkungen, Stärke und Dosierung. Preis in Online-Apotheke. Generika medikamente rezeptfrei.
Was ist Aristocort und wie wird es angewendet?
Aristocort 4 mg ist ein verschreibungspflichtiges Medikament zur Behandlung von Symptomen von allergischen Erkrankungen, Arthritis, Blutkrankheiten usw. Aristocort 4 mg kann allein oder zusammen mit anderen Medikamenten verwendet werden.
Aristocort gehört zu einer Klasse von Medikamenten, die Kortikosteroide genannt werden; Glukokortikoid.
Es ist nicht bekannt, ob Aristocort 4 mg bei Kindern unter 1 Jahr sicher und wirksam ist.
Welche Nebenwirkungen kann Aristocort haben?
Aristocort kann schwerwiegende Nebenwirkungen verursachen, einschließlich:
Suchen Sie sofort medizinische Hilfe auf, wenn Sie eines der oben aufgeführten Symptome haben.
Zu den häufigsten Nebenwirkungen von Aristocort gehören:
Teilen Sie dem Arzt mit, wenn Sie eine Nebenwirkung haben, die Sie stört oder die nicht abklingt.
Dies sind nicht alle möglichen Nebenwirkungen von Aristocort. Für weitere Informationen fragen Sie Ihren Arzt oder Apotheker.
Rufen Sie Ihren Arzt für medizinischen Rat zu Nebenwirkungen an. Sie können Nebenwirkungen der FDA unter 1-800-FDA-1088 melden.
NICHT ZUR ANWENDUNG BEI NEUGEBORENEN
NICHT ZUR INTRAVENÖSEN ANWENDUNG
ENTHÄLT BENZYLALKOHOL
BEZEICHNUNG
Aristocort® Forte ist eine sterile Suspension von 40 mg/ml Triamcinolondiacetat (mikronisiert), suspendiert in einem Vehikel bestehend aus:
Salzsäure und/oder Natriumhydroxid können während der Herstellung verwendet werden, um den pH-Wert der Suspension auf etwa 6 einzustellen.
Triamcinolondiacetat ist in Wasser praktisch unlöslich; löslich in Chloroform; schwer löslich in Alkohol und in Methanol; und leicht löslich in Ether. Dieses Präparat ist für die parenterale Verabreichung durch eine 23-Gauge-Nadel (oder größer) geeignet, jedoch NICHT für die intravenöse Anwendung. Es kann je nach Situation auf intramuskulärem, intraartikulärem oder intrasynovialem Weg verabreicht werden.
Beim Einfrieren dieses Produkts tritt eine irreversible Verklumpung auf.
Chemisch gesehen ist Triamcinolondiacetat 9-Fluor-11ß,16&apha;,17,21-tetrahydroxypregna-1,4-dien-3,20-dion-16,21-diacetat.
Das Molekulargewicht beträgt 478,51. Seine Strukturformel lautet:
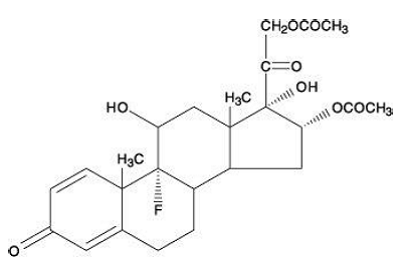
Triamcinolondiacetat liegt als weißes bis cremefarbenes, mikrokristallines Pulver vor.
INDIKATIONEN
Wenn eine orale Therapie nicht möglich ist, ist Aristocort® Forte (Triamcinolondiacetat-Suspension zur Injektion), 40 mg/ml, zur intramuskulären Anwendung wie folgt indiziert:
Allergische Zustände
Kontrolle von schweren oder behindernden allergischen Zuständen, die durch adäquate Studien zur konventionellen Behandlung bei Asthma, atopischer Dermatitis, Kontaktdermatitis, Arzneimittelüberempfindlichkeitsreaktionen, ganzjähriger oder saisonaler allergischer Rhinitis, Serumkrankheit, Transfusionsreaktionen nicht behandelbar sind.
Dermatologische Erkrankungen
Bullöse Dermatitis herpetiformis, exfoliative Erythrodermie, Mycosis fungoides, Pemphigus, schweres Erythema multiforme (Stevens-Johnson-Syndrom).
Endokrine Störungen
Primäre oder sekundäre Nebennierenrindeninsuffizienz (Hydrocortison oder Cortison ist das Mittel der Wahl; synthetische Analoga können gegebenenfalls in Kombination mit Mineralocorticoiden verwendet werden; im Säuglingsalter ist eine Mineralocorticoid-Supplementierung besonders wichtig), kongenitale Nebennierenhyperplasie, krebsassoziierte Hyperkalzämie, nichteitrige Thyreoiditis.
Magen-Darm-Krankheit
Um den Patienten über eine kritische Phase der Erkrankung bei regionaler Enteritis und Colitis ulcerosa zu überbrücken.
Hämatologische Erkrankungen
Erworbene (autoimmune) hämolytische Anämie, Diamond-Blackfan-Anämie, Erythroblastopenie, ausgewählte Fälle von sekundärer Thrombozytopenie.
Sonstig
Trichinose mit neurologischer oder myokardialer Beteiligung, tuberkulöse Meningitis mit Subarachnoidalblock oder drohendem Block bei Anwendung mit geeigneter antituberkulöser Chemotherapie.
Neoplastische Erkrankungen
Zur palliativen Behandlung von Leukämien und Lymphomen.
Nervöses System
Akute Exazerbationen von multipler Sklerose; Hirnödem in Verbindung mit primärem oder metastasierendem Hirntumor oder Kraniotomie.
Augenkrankheiten
Sympathische Ophthalmie, Uveitis und Augenentzündungen, die nicht auf topische Kortikosteroide ansprechen.
Nierenerkrankungen
Zur Induktion von Diurese oder Remission der Proteinurie beim idiopathischen nephrotischen Syndrom oder bei Lupus erythematodes.
Erkrankungen der Atemwege
Berylliose, fulminante oder disseminierte Lungentuberkulose bei gleichzeitiger Anwendung mit einer geeigneten antituberkulösen Chemotherapie, idiopathische eosinophile Pneumonien, symptomatische Sarkoidose.
Rheumatische Erkrankungen
Als Zusatztherapie zur kurzfristigen Verabreichung (um den Patienten über einen akuten Schub oder eine Exazerbation hinwegzuhelfen) bei akuter Gichtarthritis; akute rheumatische Karditis; Spondylitis ankylosans; Psoriasis-Arthritis; rheumatoider Arthritis, einschließlich juveniler rheumatoider Arthritis (in ausgewählten Fällen kann eine niedrig dosierte Erhaltungstherapie erforderlich sein). Zur Behandlung von Dermatomyositis, Polymyositis und systemischem Lupus erythematodes.
Zur intraartikulären oder Weichgewebeverabreichung
Die intraartikuläre oder Weichteilverabreichung von Aristocort® Forte ist angezeigt als Zusatztherapie zur Kurzzeitverabreichung (um den Patienten über einen akuten Schub oder eine Exazerbation hinwegzuhelfen) bei akuter Gichtarthritis, akuter und subakuter Bursitis, akuter unspezifischer Tenosynovitis, Epicondylitis, rheumatoide Arthritis, Synovitis von Osteoarthritis.
Für die intraläsionale Verabreichung
Die intraläsionale Verabreichung von Aristocort® Forte ist indiziert bei Alopecia areata; diskoider Lupus erythematodes; Keloide; lokalisierte hypertrophe, infiltrierte, entzündliche Läsionen von Granuloma anulare, Lichen planus, Lichen simplex chronicus (Neurodermitis) und Psoriasis-Plaques; Necrobiosis lipoidica diabeticorum.
Es kann auch bei zystischen Tumoren einer Aponeurose oder Sehne (Ganglien) nützlich sein.
DOSIERUNG UND ANWENDUNG
HINWEIS: ENTHÄLT BENZYLALKOHOL (siehe WARNHINWEISE). und VORSICHTSMASSNAHMEN: Verwendung in der Pädiatrie)
Wegen möglicher physikalischer Inkompatibilitäten darf Aristocort® Forte sterile wässrige Suspension nicht verdünnt oder mit anderen Lösungen gemischt werden.
Allgemein
Die anfängliche intramuskuläre Dosis der injizierbaren Triamcinolondiacetat-Suspension kann je nach der zu behandelnden Krankheit zwischen 3 und 48 mg pro Tag variieren. In bestimmten überwältigenden, akuten, lebensbedrohlichen Situationen kann die Verabreichung in Dosierungen, die die üblichen Dosierungen überschreiten, gerechtfertigt sein und kann ein Vielfaches der oralen Dosierungen betragen.
Es sollte betont werden, dass die Dosierungsanforderungen variabel sind und auf der Grundlage der zu behandelnden Krankheit und der Reaktion des Patienten individualisiert werden müssen. Nachdem ein günstiges Ansprechen festgestellt wurde, sollte die richtige Erhaltungsdosis bestimmt werden, indem die Anfangsdosis des Arzneimittels in angemessenen Zeitabständen in kleinen Schritten verringert wird, bis die niedrigste Dosis erreicht ist, die ein angemessenes klinisches Ansprechen aufrechterhält. Situationen, die Dosisanpassungen erforderlich machen können, sind Änderungen des klinischen Zustands infolge von Remissionen oder Exazerbationen im Krankheitsverlauf, die individuelle Arzneimittelreaktion des Patienten und die Auswirkungen von Belastungssituationen des Patienten, die nicht direkt mit der behandelten Krankheitsentität in Zusammenhang stehen. In dieser letztgenannten Situation kann es erforderlich sein, die Dosis des Kortikosteroids über einen Zeitraum zu erhöhen, der dem Zustand des Patienten entspricht. Wenn das Medikament nach einer Langzeittherapie abgesetzt werden soll, wird empfohlen, es schrittweise und nicht abrupt abzusetzen.
Bei der Behandlung von akuten Exazerbationen der Multiplen Sklerose werden Tagesdosen von 160 mg Triamcinolon für eine Woche, gefolgt von 64 mg jeden zweiten Tag für einen Monat empfohlen (siehe VORSICHTSMASSNAHMEN : Neurologische/Psychiatrische ).
Bei pädiatrischen Patienten kann die Anfangsdosis von Triamcinolon in Abhängigkeit von der zu behandelnden spezifischen Krankheitsentität variieren. Der Bereich der Anfangsdosen beträgt 0,11 bis 1,6 mg/kg/Tag in drei oder vier Einzeldosen (3,2 bis 48 mg/m² bsa/Tag).
Zum Vergleich die Milligramm-Äquivalentdosis der verschiedenen Glukokortikoide:
Diese Dosisverhältnisse gelten nur für die orale oder intravenöse Verabreichung dieser Verbindungen. Wenn diese Substanzen oder ihre Derivate intramuskulär oder in Gelenkspalten injiziert werden, können ihre relativen Eigenschaften stark verändert werden.
Spezifisch
Aristocort® Forte Parenteral ist eine injizierbare Triamcinolondiacetat-Suspension (40 mg/ml), suspendiert in einem geeigneten Vehikel. Die Aufhängung mit voller Stärke kann verwendet werden. Lokal kann vor der Injektion topisches Ethylchlorid-Spray verwendet werden.
Da dieses Produkt für eine einfache Verabreichung entwickelt wurde, kann eine Nadel mit kleiner Bohrung (nicht kleiner als 23 Gauge) verwendet werden.
Intramuskulär
Obwohl Aristocort® Forte Parenteral zur Initialtherapie intramuskulär verabreicht werden kann, ziehen es die meisten Ärzte vor, die Dosis oral anzupassen, bis eine angemessene Kontrolle erreicht ist. Die intramuskuläre Verabreichung stellt eine anhaltende oder Depotwirkung bereit, die verwendet werden kann, um die anfängliche orale Therapie zu ergänzen oder zu ersetzen. Mit der intramuskulären Therapie wird eine bessere Überwachung der verwendeten Steroidmenge bei Patienten ermöglicht, die bei der Befolgung eines oralen Dosierungsplans unbeständig sind. Bei der Erhaltungstherapie ist die Reaktion von Patient zu Patient nicht einheitlich, und daher muss die Dosis für eine optimale Kontrolle individuell angepasst werden.
Die durchschnittliche Dosis beträgt 40 mg (1 ml), die einmal pro Woche intramuskulär verabreicht wird, bei Erkrankungen, bei denen eine entzündungshemmende Wirkung erwünscht ist.
Im Allgemeinen kann erwartet werden, dass eine parenterale Einzeldosis, die das 4- bis 7-fache der oralen Tagesdosis beträgt, den Patienten 4 bis 7 Tage bis zu 3 bis 4 Wochen lang unter Kontrolle hält. Die Dosierung sollte so angepasst werden, dass eine ausreichende, aber nicht unbedingt vollständige Linderung der Symptome erreicht wird.
Intraartikulär und intrasynovial
Die übliche Dosis variiert zwischen 5 und 40 mg. Der Durchschnitt für das Knie liegt beispielsweise bei 25 mg. Die Wirkungsdauer variiert zwischen einer Woche und 2 Monaten. Bei akut entzündeten Gelenken können jedoch häufigere Injektionen erforderlich sein.
Ein geringerer Anfangsdosisbereich der injizierbaren Triamcinolondiacetat-Suspension kann die gewünschte Wirkung hervorrufen, wenn das Arzneimittel verabreicht wird, um eine lokalisierte Konzentration bereitzustellen. Die Injektionsstelle und das Injektionsvolumen sollten sorgfältig abgewogen werden, wenn Triamcinolondiacetat zu diesem Zweck verabreicht wird.
Eine spezifische Dosis hängt stark von der Größe des Gelenks ab.
Strenge chirurgische Asepsis ist obligatorisch. Der Arzt sollte mit den in Standardlehrbüchern beschriebenen anatomischen Zusammenhängen vertraut sein. Aristocort® Forte Parenteral kann in allen zugänglichen Gelenken mit Ausnahme der Zwischenwirbel verwendet werden. Im Allgemeinen wird eine intrasynoviale Therapie unter folgenden Umständen empfohlen:
Eine solche Behandlung sollte nicht als Heilmittel angesehen werden, denn obwohl diese Methode die Gelenksymptome lindert, schließt sie die Notwendigkeit herkömmlicher Maßnahmen, die normalerweise angewendet werden, nicht aus.
Es wird vorgeschlagen, dass die Infiltration des Weichgewebes durch ein Lokalanästhetikum der intraartikulären Injektion vorausgeht. Eine 24-Gauge- oder größere Nadel auf einer Trockenspritze kann in das Gelenk eingeführt und überschüssige Flüssigkeit abgesaugt werden. In den ersten Stunden nach der Injektion kann es zu lokalen Beschwerden im Gelenk kommen, denen jedoch in der Regel schnell eine wirksame Linderung der Schmerzen und eine Verbesserung der lokalen Funktion folgt.
WIE GELIEFERT
Aristocort® Forte (Triamcinolondiacetat-Suspension zur Injektion), 40 mg/ml, parenteral, nicht zur intravenösen Anwendung, geliefert wie folgt:
NDC 0781-3037-71 40 mg/ml (1 ml in ein 2-ml-Fläschchen füllen), Packungen mit 1 NDC 0781-3037-75 40 mg/ml (5 ml in ein 10-ml-Fläschchen füllen), Packungen mit 1
Vor Licht schützen.
NICHT EINFRIEREN
GUT SCHÜTTELN
Bei 20°-25°C (68°-77°F) lagern [siehe USP kontrollierte Raumtemperatur ].
Beim Einfrieren des Produkts kommt es zu irreversiblen Verklumpungen.
Hergestellt in Kanada von: Sandoz Canada Inc. für Sandoz Inc., Princeton, NJ 08540
NEBENWIRKUNGEN
(alphabetisch aufgelistet, unter jedem Unterabschnitt)
Allergische Reaktionen
Allergische oder Überempfindlichkeitsreaktionen, anaphylaktoide Reaktionen, Anaphylaxie, Angioödem.
Herz-Kreislauf
Bradykardie, Herzstillstand, Herzrhythmusstörungen, Herzvergrößerung, Kreislaufkollaps, dekompensierte Herzinsuffizienz, Fettembolie, Bluthochdruck, hypertrophe Kardiomyopathie bei Frühgeborenen, Myokardruptur nach kürzlichem Myokardinfarkt (s WARNUNGEN ), Lungenödem, Synkope, Tachykardie, Thromboembolie, Thrombophlebitis, Vaskulitis.
Dermatologisch
Akne, allergische Dermatitis, kutane und subkutane Atrophie, trockene schuppige Haut, Ekchymosen und Petechien, Ödeme, Erythem, Hyperpigmentierung, Hypopigmentierung, beeinträchtigte Wundheilung, vermehrtes Schwitzen, Hautausschlag, steriler Abszess, Striae, unterdrückte Reaktionen auf Hauttests, dünne, brüchige Haut, dünner werdendes Kopfhaar, Urtikaria.
Endokrine
Verminderte Kohlenhydrat- und Glukosetoleranz, Entwicklung eines Cushingoid-Zustands, Glykosurie, Hirsutismus, Hypertrichose, erhöhter Bedarf an Insulin oder oralen Antidiabetika bei Diabetes, Manifestationen eines latenten Diabetes mellitus, Menstruationsunregelmäßigkeiten, sekundäre Nebennieren- und Hypophysen-Reaktionslosigkeit (insbesondere in Zeiten von Stress, wie z bei Trauma, Operation oder Krankheit), Unterdrückung des Wachstums bei pädiatrischen Patienten.
Flüssigkeits- und Elektrolytstörungen
Herzinsuffizienz bei anfälligen Patienten, Flüssigkeitsretention, hypokaliämische Alkalose, Kaliumverlust, Natriumretention.
Magen-Darm
Blähungen, Darm-/Blasenfunktionsstörungen (nach intrathekaler Verabreichung), Erhöhung der Leberenzymwerte im Serum (normalerweise reversibel nach Absetzen), Hepatomegalie, gesteigerter Appetit, Übelkeit, Pankreatitis, Magengeschwür mit möglicher Perforation und Blutung, Perforation des Dünn- und Dickdarms (insbesondere bei Patienten mit entzündlichen Darmerkrankungen), ulzerative Ösophagitis.
Stoffwechsel
Negative Stickstoffbilanz aufgrund von Proteinkatabolismus.
Bewegungsapparat
Aseptische Nekrose der Femur- und Humerusköpfe, Kalzinose (nach intraartikulärer oder intraläsionaler Anwendung), Charcot-ähnliche Arthropathie, Verlust von Muskelmasse, Muskelschwäche, Osteoporose, pathologische Fraktur langer Röhrenknochen, Postinjektionsschub (nach intraartikulärer Anwendung). ), Steroidmyopathie, Sehnenruptur, vertebrale Kompressionsfrakturen.
Neurologische/Psychiatrische
Krämpfe, Depression, emotionale Instabilität, Euphorie, Kopfschmerzen, erhöhter Hirndruck mit Papillenödem (Pseudotumor cerebri), meist nach Absetzen der Behandlung, Schlaflosigkeit, Stimmungsschwankungen, Neuritis, Neuropathie, Parästhesien, Persönlichkeitsveränderungen, psychische Störungen, Schwindel. Nach intrathekaler Verabreichung sind Arachnoiditis, Meningitis, Paraparese/Paraplegie und Sensibilitätsstörungen aufgetreten (s WARNUNGEN : Neurologische ).
Ophthalmisch
Exophthalmus, Glaukom, erhöhter Augeninnendruck, hintere subkapsuläre Katarakte, seltene Fälle von Erblindung im Zusammenhang mit periokulären Injektionen.
Sonstiges
Abnorme Fettablagerungen, verringerte Infektionsresistenz, Schluckauf, erhöhte oder verringerte Beweglichkeit und Anzahl der Spermien, Infektionen an der Injektionsstelle nach unsteriler Verabreichung (vgl WARNUNGEN ), Unwohlsein, Mondgesicht, Gewichtszunahme.
WECHSELWIRKUNGEN MIT ANDEREN MEDIKAMENTEN
Aminoglutethimid
Aminoglutethimid kann zu einem Verlust der Kortikosteroid-induzierten Nebennierensuppression führen.
Amphotericin B-Injektion und kaliumabbauende Mittel
Wenn Kortikosteroide gleichzeitig mit kaliumsenkenden Arzneimitteln (z. B. Amphotericin B, Diuretika) verabreicht werden, sollten die Patienten engmaschig auf die Entwicklung einer Hypokaliämie überwacht werden. Es wurden Fälle berichtet, in denen auf die gleichzeitige Anwendung von Amphotericin B und Hydrocortison eine Herzvergrößerung und dekompensierte Herzinsuffizienz folgten.
Antibiotika
Es wurde berichtet, dass Makrolid-Antibiotika eine signifikante Verringerung der Kortikosteroid-Clearance verursachen (siehe WECHSELWIRKUNGEN MIT ANDEREN MEDIKAMENTEN : Hepatische Enzyminhibitoren ).
Anticholinesterasen
Die gleichzeitige Anwendung von Anticholinesterasemitteln und Kortikosteroiden kann bei Patienten mit Myasthenia gravis zu schwerer Schwäche führen. Wenn möglich, sollten Cholinesterasehemmer mindestens 24 Stunden vor Beginn einer Kortikosteroidtherapie abgesetzt werden.
Antikoagulanzien, Oral
Die gleichzeitige Verabreichung von Kortikosteroiden und Warfarin führt normalerweise zu einer Hemmung der Reaktion auf Warfarin, obwohl es einige widersprüchliche Berichte gibt. Daher sollten die Gerinnungsindizes häufig überwacht werden, um die gewünschte gerinnungshemmende Wirkung aufrechtzuerhalten.
Antidiabetika
Da Kortikosteroide den Blutzuckerspiegel erhöhen können, kann eine Dosisanpassung von Antidiabetika erforderlich sein.
Antituberkulöse Medikamente
Die Serumkonzentrationen von Isoniazid können erniedrigt sein.
Cholestyramin
Cholestyramin kann die Clearance von Kortikosteroiden erhöhen.
Cyclosporin
Eine erhöhte Aktivität sowohl von Ciclosporin als auch von Kortikosteroiden kann auftreten, wenn beide gleichzeitig angewendet werden. Bei dieser gleichzeitigen Anwendung wurden Krämpfe berichtet.
Digitalis-Glykoside
Patienten, die Digitalisglykoside erhalten, können aufgrund von Hypokaliämie ein erhöhtes Risiko für Arrhythmien haben.
Östrogene, einschließlich oraler Kontrazeptiva
Östrogene können den hepatischen Metabolismus bestimmter Kortikosteroide verringern und dadurch deren Wirkung verstärken.
Hepatische Enzyminduktoren (z. B. Barbiturate, Phenytoin, Carbamazepin, Rifampin)
Arzneimittel, die die Enzymaktivität von Cytochrom P450 3A4 induzieren, können den Metabolismus von Kortikosteroiden verstärken und erfordern eine Erhöhung der Kortikosteroiddosis.
Hepatische Enzymhemmer (z. B. Ketoconazol, Makrolid-Antibiotika wie Erythromycin und Troleandomycin)
Arzneimittel, die die Enzymaktivität von Cytochrom P450 3A4 hemmen, können zu erhöhten Plasmakonzentrationen von Kortikosteroiden führen.
Ketoconazol
Es wurde berichtet, dass Ketoconazol den Metabolismus bestimmter Kortikosteroide signifikant um bis zu 60 % verringert, was zu einem erhöhten Risiko für Kortikosteroid-Nebenwirkungen führt.
Nichtsteroidale Entzündungshemmer (NSAIDs)
Die gleichzeitige Anwendung von Aspirin (oder anderen nichtsteroidalen entzündungshemmenden Mitteln) und Kortikosteroiden erhöht das Risiko von gastrointestinalen Nebenwirkungen. Aspirin sollte zusammen mit Kortikosteroiden bei Hypoprothrombinämie mit Vorsicht angewendet werden. Die Clearance von Salicylaten kann bei gleichzeitiger Anwendung von Kortikosteroiden erhöht sein.
Hauttests
Kortikosteroide können Reaktionen auf Hauttests unterdrücken.
Impfungen
Patienten unter längerer Kortikosteroidtherapie können aufgrund der Hemmung der Antikörperreaktion eine verminderte Reaktion auf Toxoide und Lebendimpfstoffe oder inaktivierte Impfstoffe zeigen. Kortikosteroide können auch die Replikation einiger Organismen potenzieren, die in attenuierten Lebendimpfstoffen enthalten sind. Die routinemäßige Verabreichung von Impfstoffen oder Toxoiden sollte verschoben werden, bis die Kortikosteroidtherapie, wenn möglich, abgesetzt wird (siehe WARNUNGEN : Impfung ).
WARNUNGEN
Schwerwiegende neurologische Nebenwirkungen bei epiduraler Verabreichung
Bei der epiduralen Injektion von Kortikosteroiden wurde über schwerwiegende neurologische Ereignisse berichtet, von denen einige zum Tod führten. Zu den berichteten spezifischen Ereignissen gehören unter anderem Rückenmarksinfarkt, Querschnittslähmung, Tetraplegie, kortikale Blindheit und Schlaganfall. Diese schwerwiegenden neurologischen Ereignisse wurden mit und ohne Durchleuchtung berichtet. Die Sicherheit und Wirksamkeit der epiduralen Verabreichung von Kortikosteroiden wurde nicht nachgewiesen, und Kortikosteroide sind für diese Anwendung nicht zugelassen
Allgemein
Dieses Produkt enthält Benzylalkohol, der potenziell toxisch ist, wenn er lokal in Nervengewebe verabreicht wird. Die Exposition gegenüber übermäßigen Mengen Benzylalkohol wurde mit Toxizität (Hypotonie, metabolische Azidose), insbesondere bei Neugeborenen, und einem erhöhten Auftreten von Kernikterus, insbesondere bei kleinen Frühgeborenen, in Verbindung gebracht. Es gab seltene Berichte über Todesfälle, hauptsächlich bei Frühgeborenen, die mit der Exposition gegenüber übermäßigen Mengen an Benzylalkohol in Verbindung gebracht wurden. Bei der Verabreichung hoher Dosen von Medikamenten, die dieses Konservierungsmittel enthalten, muss die Gesamtmenge des verabreichten Benzylalkohols berücksichtigt werden. Die Menge an Benzylalkohol, bei der Toxizität auftreten kann, ist nicht bekannt. Wenn der Patient mehr als die empfohlenen Dosierungen oder andere Medikamente benötigt, die dieses Konservierungsmittel enthalten, muss der Arzt die tägliche metabolische Belastung von Benzylalkohol aus diesen kombinierten Quellen berücksichtigen (siehe VORSICHTSMASSNAHMEN : Pädiatrische Verwendung ).
Es ist von entscheidender Bedeutung, dass während der Verabreichung von Aristocort® Forte eine geeignete Technik angewendet und darauf geachtet wird, dass das Medikament richtig platziert wird.
Seltene Fälle von anaphylaktoiden Reaktionen traten bei Patienten auf, die eine Kortikosteroidtherapie erhielten (siehe NEBENWIRKUNGEN ).
Eine erhöhte Dosierung schnell wirkender Kortikosteroide ist bei Patienten unter Kortikosteroidtherapie indiziert, die vor, während und nach der Stresssituation ungewöhnlichen Belastungen ausgesetzt sind.
Die Ergebnisse einer multizentrischen, randomisierten, placebokontrollierten Studie mit Methylprednisolonhemisuccinat, einem IV-Kortikosteroid, zeigten einen Anstieg der frühen (nach 2 Wochen) und späten (nach 6 Monaten) Sterblichkeit bei Patienten mit Schädeltrauma, bei denen keine anderen eindeutigen Indikationen festgestellt wurden zur Behandlung mit Kortikosteroiden. Hohe Dosen von systemischen Kortikosteroiden, einschließlich Aristocort®, sollten nicht zur Behandlung von traumatischen Hirnverletzungen verwendet werden.
Kardio-renal
Mittlere und hohe Dosen von Kortikosteroiden können eine Erhöhung des Blutdrucks, Salz- und Wassereinlagerungen und eine erhöhte Kaliumausscheidung verursachen. Diese Wirkungen treten bei synthetischen Derivaten weniger wahrscheinlich auf, außer wenn sie in großen Dosen verwendet werden. Eine Salzrestriktion in der Nahrung und eine Kaliumergänzung können erforderlich sein. Alle Kortikosteroide erhöhen die Kalziumausscheidung.
Literaturberichte deuten auf einen offensichtlichen Zusammenhang zwischen der Anwendung von Kortikosteroiden und einer Ruptur der freien Wand des linken Ventrikels nach einem kürzlich erfolgten Myokardinfarkt hin; daher sollte eine Therapie mit Kortikosteroiden bei diesen Patienten mit großer Vorsicht angewendet werden.
Endokrine
Kortikosteroide können eine reversible Unterdrückung der Hypothalamus-Hypophysen-Nebennierenrindenachse (HPA) mit der Möglichkeit einer Glukokortikosteroid-Insuffizienz nach Absetzen der Behandlung hervorrufen. Eine medikamenteninduzierte sekundäre Nebennierenrindeninsuffizienz kann durch schrittweise Reduzierung der Dosierung minimiert werden. Diese Art der relativen Insuffizienz kann noch Monate nach Absetzen der Therapie bestehen bleiben; Daher sollte in jeder Stresssituation, die während dieser Zeit auftritt, die Hormontherapie wieder aufgenommen werden.
Die metabolische Clearance von Kortikosteroiden ist bei Patienten mit Hypothyreose verringert und bei Patienten mit Hyperthyreose erhöht. Änderungen des Schilddrüsenstatus des Patienten können eine Dosisanpassung erforderlich machen.
Infektionen
Allgemein
Patienten, die Kortikosteroide einnehmen, sind anfälliger für Infektionen als gesunde Personen. Bei der Anwendung von Kortikosteroiden kann es zu einer verringerten Resistenz und der Unfähigkeit, eine Infektion zu lokalisieren, kommen. Infektionen mit Krankheitserregern (Viren, Bakterien, Pilze, Protozoen oder Helminthen) an beliebigen Stellen des Körpers können mit der Anwendung von Kortikosteroiden allein oder in Kombination mit anderen Immunsuppressiva in Verbindung gebracht werden. Diese Infektionen können mild, aber auch schwerwiegend und manchmal tödlich sein. Mit zunehmender Dosierung von Kortikosteroiden steigt die Häufigkeit des Auftretens von infektiösen Komplikationen. Kortikosteroide können auch einige Anzeichen einer aktuellen Infektion maskieren.
Pilzinfektionen
Kortikosteroide können systemische Pilzinfektionen verschlimmern und sollten daher bei Vorliegen solcher Infektionen nicht angewendet werden, es sei denn, sie werden zur Kontrolle von Arzneimittelreaktionen benötigt. Es wurden Fälle berichtet, in denen die gleichzeitige Anwendung von Amphotericin B und Hydrocortison zu Herzvergrößerung und dekompensierter Herzinsuffizienz führte (vgl VORSICHTSMASSNAHMEN : WECHSELWIRKUNGEN MIT ANDEREN MEDIKAMENTEN : Amphotericin B-Injektion und kaliumabbauende Mittel ).
Spezielle Krankheitserreger
Eine latente Krankheit kann aktiviert werden oder es kann zu einer Verschlimmerung interkurrenter Infektionen durch Krankheitserreger kommen, einschließlich solcher, die durch Amöben, Candida, Cryptococcus, Mycobacterium, Nocardia, Pneumocystis, Toxoplasma verursacht werden.
Es wird empfohlen, bei Patienten, die sich in den Tropen aufgehalten haben, oder bei Patienten mit ungeklärter Diarrhoe vor Beginn einer Kortikosteroidtherapie eine latente oder aktive Amöbiasis auszuschließen.
Ebenso sollten Kortikosteroide bei Patienten mit bekanntem oder vermutetem Befall mit Strongyloides (Fadenwürmern) mit großer Vorsicht angewendet werden. Bei solchen Patienten kann die Kortikosteroid-induzierte Immunsuppression zu einer Strongyloides-Hyperinfektion und -Verbreitung mit weit verbreiteter Larvenmigration führen, oft begleitet von schwerer Enterokolitis und potenziell tödlicher gramnegativer Septikämie.
Kortikosteroide sollten bei zerebraler Malaria nicht angewendet werden.
Tuberkulose
Die Anwendung von Kortikosteroiden bei aktiver Tuberkulose sollte auf Fälle von fulminanter oder disseminierter Tuberkulose beschränkt werden, bei denen das Kortikosteroid zur Behandlung der Krankheit in Verbindung mit einem geeigneten antituberkulösen Regime angewendet wird.
Wenn Kortikosteroide bei Patienten mit latenter Tuberkulose oder Tuberkulinreaktivität indiziert sind, ist eine engmaschige Überwachung erforderlich, da es zu einer Reaktivierung der Erkrankung kommen kann. Während einer längeren Kortikosteroidtherapie sollten diese Patienten eine Chemoprophylaxe erhalten.
Impfung
Die Verabreichung von lebenden oder attenuierten Lebendimpfstoffen ist bei Patienten, die immunsuppressive Dosen von Kortikosteroiden erhalten, kontraindiziert. Es können abgetötete oder inaktivierte Impfstoffe verabreicht werden. Die Reaktion auf solche Impfstoffe kann jedoch nicht vorhergesagt werden. Bei Patienten, die Kortikosteroide als Ersatztherapie erhalten, z. B. bei Morbus Addison, können Immunisierungsverfahren durchgeführt werden.
Virusinfektionen
Windpocken und Masern können bei pädiatrischen und erwachsenen Patienten unter Kortikosteroiden einen schwerwiegenderen oder sogar tödlichen Verlauf nehmen. Bei pädiatrischen und erwachsenen Patienten, die diese Erkrankungen noch nicht hatten, sollte besonders darauf geachtet werden, eine Exposition zu vermeiden. Der Beitrag der zugrunde liegenden Erkrankung und/oder einer vorherigen Behandlung mit Kortikosteroiden zum Risiko ist ebenfalls nicht bekannt. Bei Kontakt mit Windpocken kann eine Prophylaxe mit Varizella-Zoster-Immunglobulin (VZIG) angezeigt sein. Bei Masernexposition kann eine Prophylaxe mit Immunglobulin (IG) angezeigt sein. (Sehen die jeweiligen Packungsbeilagen für vollständige VZIG- und IG-Verschreibungsinformationen .) Wenn sich Windpocken entwickeln, sollte eine Behandlung mit antiviralen Mitteln in Betracht gezogen werden.
Neurologische
Berichte über schwere Nebenwirkungen wurden mit der intrathekalen Verabreichungsart in Verbindung gebracht (siehe NEBENWIRKUNGEN : Neurologische/Psychiatrische ).
Ophthalmisch
Die Anwendung von Kortikosteroiden kann hintere subkapsuläre Katarakte und Glaukom mit möglicher Schädigung der Sehnerven hervorrufen und die Entstehung sekundärer Augeninfektionen durch Bakterien, Pilze oder Viren fördern. Die Anwendung von systemischen Kortikosteroiden wird bei der Behandlung von Optikusneuritis nicht empfohlen und kann zu einem erhöhten Risiko für neue Episoden führen. Kortikosteroide sollten bei Patienten mit okulärem Herpes simplex wegen möglicher Hornhautperforation mit Vorsicht angewendet werden. Kortikosteroide sollten bei aktivem Herpes simplex am Auge nicht angewendet werden.
VORSICHTSMASSNAHMEN
Allgemein
Dieses Produkt ist wie viele andere Steroidformulierungen hitzeempfindlich. Daher sollte es nicht autoklaviert werden, wenn es wünschenswert ist, das Äußere des Fläschchens zu sterilisieren.
Die niedrigstmögliche Kortikosteroiddosis sollte verwendet werden, um den Zustand während der Behandlung zu kontrollieren. Wenn eine Dosisreduktion möglich ist, sollte die Reduktion schrittweise erfolgen.
Da Komplikationen der Behandlung mit Glucocorticoiden von der Höhe der Dosis und der Behandlungsdauer abhängen, muss im Einzelfall eine Nutzen-Risiko-Abwägung hinsichtlich Dosis und Behandlungsdauer sowie einer täglichen oder intermittierenden Therapie getroffen werden .
Es wurde berichtet, dass Kaposi-Sarkom bei Patienten auftritt, die eine Kortikosteroidtherapie erhalten, am häufigsten bei chronischen Erkrankungen. Das Absetzen von Kortikosteroiden kann zu einer klinischen Besserung führen.
Atrophie an der Injektionsstelle wurde berichtet.
Kardio-renal
Da es bei Patienten, die Kortikosteroide erhalten, zu einer Natriumretention mit daraus resultierenden Ödemen und Kaliumverlust kommen kann, sollten diese Arzneimittel bei Patienten mit dekompensierter Herzinsuffizienz, Bluthochdruck oder Niereninsuffizienz mit Vorsicht angewendet werden.
Endokrine
Eine medikamenteninduzierte sekundäre Nebennierenrindeninsuffizienz kann durch schrittweise Reduzierung der Dosierung minimiert werden. Diese Art der relativen Insuffizienz kann noch Monate nach Absetzen der Therapie bestehen bleiben; Daher sollte in jeder Stresssituation, die während dieser Zeit auftritt, die Hormontherapie wieder aufgenommen werden. Da die Mineralocorticoid-Sekretion beeinträchtigt sein kann, sollte gleichzeitig Kochsalz und/oder ein Mineralocorticoid verabreicht werden.
Magen-Darm
Steroide sollten bei aktivem oder latentem Magengeschwür, Divertikulitis, frischen Darmanastomosen und unspezifischer Colitis ulcerosa mit Vorsicht angewendet werden, da sie das Perforationsrisiko erhöhen können.
Anzeichen einer peritonealen Reizung nach gastrointestinaler Perforation bei Patienten, die Kortikosteroide erhalten, können minimal sein oder fehlen.
Es gibt eine verstärkte Wirkung aufgrund eines erhöhten Metabolismus von Kortikosteroiden bei Patienten mit Zirrhose.
Intraartikuläre und Weichgewebeverabreichung
Intraartikulär injizierte Kortikosteroide können systemisch resorbiert werden.
Zum Ausschluss eines septischen Prozesses ist eine entsprechende Untersuchung einer eventuell vorhandenen Gelenkflüssigkeit erforderlich.
Eine deutliche Schmerzzunahme begleitet von lokaler Schwellung, weiterer Einschränkung der Gelenkbeweglichkeit, Fieber und Unwohlsein weisen auf eine septische Arthritis hin. Wenn diese Komplikation auftritt und die Diagnose einer Sepsis bestätigt wird, sollte eine geeignete antimikrobielle Therapie eingeleitet werden.
Die Injektion eines Steroids in eine infizierte Stelle ist zu vermeiden. Die lokale Injektion eines Steroids in ein zuvor infiziertes Gelenk wird normalerweise nicht empfohlen.
Bewegungsapparat
Kortikosteroide verringern die Knochenbildung und erhöhen die Knochenresorption, sowohl durch ihre Wirkung auf die Calciumregulierung (dh Verringerung der Absorption und Erhöhung der Ausscheidung) als auch durch die Hemmung der Osteoblastenfunktion. Dies kann zusammen mit einer Abnahme der Proteinmatrix des Knochens infolge eines Anstiegs des Proteinkatabolismus und einer verringerten Produktion von Sexualhormonen zu einer Hemmung des Knochenwachstums bei pädiatrischen Patienten und zur Entwicklung von Osteoporose in jedem Alter führen. Patienten mit erhöhtem Osteoporoserisiko (dh Frauen nach der Menopause) sollten vor Beginn einer Kortikosteroidtherapie besonders berücksichtigt werden.
Neurologische/Psychiatrische
Obwohl kontrollierte klinische Studien gezeigt haben, dass Kortikosteroide die Heilung akuter Exazerbationen der Multiplen Sklerose beschleunigen, zeigen sie nicht, dass sie das endgültige Ergebnis oder den natürlichen Verlauf der Krankheit beeinflussen. Die Studien zeigen, dass relativ hohe Dosen von Kortikosteroiden notwendig sind, um eine signifikante Wirkung zu zeigen. (Sehen DOSIERUNG UND ANWENDUNG .)
Bei Anwendung hoher Dosen von Kortikosteroiden wurde eine akute Myopathie beobachtet, die am häufigsten bei Patienten mit Störungen der neuromuskulären Übertragung (z. B. Myasthenia gravis) oder bei Patienten auftrat, die gleichzeitig mit neuromuskulären Blockern (z. B. Pancuronium) behandelt wurden. Diese akute Myopathie ist generalisiert, kann Augen- und Atemmuskulatur betreffen und zu Quadriparese führen. Es kann zu einem Anstieg der Kreatininkinase kommen. Eine klinische Besserung oder Erholung nach dem Absetzen von Kortikosteroiden kann Wochen bis Jahre dauern.
Bei der Anwendung von Kortikosteroiden können psychische Störungen auftreten, die von Euphorie, Schlaflosigkeit, Stimmungsschwankungen, Persönlichkeitsveränderungen und schweren Depressionen bis hin zu offenen psychotischen Manifestationen reichen. Auch bestehende emotionale Instabilität oder psychotische Tendenzen können durch Kortikosteroide verstärkt werden.
Ophthalmisch
Bei manchen Personen kann der Augeninnendruck erhöht werden. Wenn die Steroidtherapie länger als 6 Wochen fortgesetzt wird, sollte der Augeninnendruck überwacht werden.
Karzinogenese, Mutagenese, Beeinträchtigung der Fruchtbarkeit
Es wurden keine angemessenen Studien an Tieren durchgeführt, um festzustellen, ob Kortikosteroide ein Potenzial zur Karzinogenese oder Mutagenese haben.
Steroide können bei manchen Patienten die Beweglichkeit und Anzahl der Spermien erhöhen oder verringern.
Schwangerschaft
Teratogene Wirkungen
Schwangerschaftskategorie C
Kortikosteroide haben sich bei vielen Arten als teratogen erwiesen, wenn sie in Dosen verabreicht wurden, die der menschlichen Dosis entsprechen. Tierexperimentelle Studien, in denen trächtigen Mäusen, Ratten und Kaninchen Kortikosteroide verabreicht wurden, ergaben eine erhöhte Inzidenz von Gaumenspalten bei den Nachkommen. Es liegen keine adäquaten und gut kontrollierten Studien bei Schwangeren vor. Kortikosteroide sollten während der Schwangerschaft nur angewendet werden, wenn der potenzielle Nutzen das potenzielle Risiko für den Fötus rechtfertigt. Säuglinge von Müttern, die während der Schwangerschaft Kortikosteroide erhalten haben, sollten sorgfältig auf Anzeichen von Hypoadrenalismus überwacht werden.
Stillende Mutter
Systemisch verabreichte Kortikosteroide treten in der Muttermilch auf und können das Wachstum unterdrücken, die endogene Kortikosteroidproduktion beeinträchtigen oder andere unerwünschte Wirkungen hervorrufen. Aufgrund der Möglichkeit schwerwiegender Nebenwirkungen von Kortikosteroiden bei gestillten Säuglingen sollte eine Entscheidung getroffen werden, ob das Stillen fortgesetzt oder das Medikament abgesetzt werden soll, wobei die Bedeutung des Medikaments für die Mutter zu berücksichtigen ist.
Pädiatrische Verwendung
Dieses Produkt enthält Benzylalkohol als Konservierungsmittel. Benzylalkohol, ein Bestandteil dieses Produkts, wurde mit schwerwiegenden unerwünschten Ereignissen und Todesfällen in Verbindung gebracht, insbesondere bei pädiatrischen Patienten. Das „Gasping-Syndrom“ (gekennzeichnet durch Depression des zentralen Nervensystems, metabolische Azidose, keuchende Atmung und hohe Konzentrationen von Benzylalkohol und seinen Metaboliten im Blut und Urin) wurde mit Benzylalkohol-Dosierungen von > 99 mg/kg/Tag in Verbindung gebracht bei Neugeborenen und Neugeborenen mit niedrigem Geburtsgewicht. Zusätzliche Symptome können eine allmähliche neurologische Verschlechterung, Krampfanfälle, intrakranielle Blutungen, hämatologische Anomalien, Hautschäden, Leber- und Nierenversagen, Hypotonie, Bradykardie und kardiovaskulärer Kollaps sein. Obwohl normale therapeutische Dosen dieses Produkts Mengen an Benzylalkohol abgeben, die wesentlich niedriger sind als die im Zusammenhang mit dem „Gasping-Syndrom“ berichteten, ist die Mindestmenge an Benzylalkohol, bei der eine Toxizität auftreten kann, nicht bekannt. Frühgeborene und Säuglinge mit niedrigem Geburtsgewicht sowie Patienten, die hohe Dosierungen erhalten, entwickeln möglicherweise eher Toxizität. Ärzte, die dieses und andere Benzylalkohol enthaltende Medikamente verabreichen, sollten die kombinierte tägliche Stoffwechselbelastung von Benzylalkohol aus allen Quellen berücksichtigen.
Die Wirksamkeit und Sicherheit von Kortikosteroiden in der pädiatrischen Population basieren auf dem gut bekannten Wirkungsverlauf von Kortikosteroiden, der bei Kindern und Erwachsenen ähnlich ist. Veröffentlichte Studien belegen die Wirksamkeit und Sicherheit bei pädiatrischen Patienten zur Behandlung des nephrotischen Syndroms (> 2 Jahre) und aggressiver Lymphome und Leukämien (> 1 Monat). Andere Indikationen für die pädiatrische Anwendung von Kortikosteroiden, z. B. schweres Asthma und Giemen, basieren auf angemessenen und gut kontrollierten Studien, die an Erwachsenen durchgeführt wurden, unter der Prämisse, dass der Verlauf der Krankheiten und ihre Pathophysiologie in beiden Populationen als im Wesentlichen ähnlich angesehen werden.
Die Nebenwirkungen von Kortikosteroiden bei pädiatrischen Patienten ähneln denen bei Erwachsenen (vgl NEBENWIRKUNGEN ). Wie Erwachsene sollten pädiatrische Patienten sorgfältig überwacht werden, indem häufig Blutdruck, Gewicht, Größe und Augeninnendruck gemessen und klinisch auf das Vorhandensein von Infektionen, psychosozialen Störungen, Thromboembolien, Magengeschwüren, Katarakten und Osteoporose untersucht werden. Bei pädiatrischen Patienten, die auf beliebige Weise mit Kortikosteroiden behandelt werden, einschließlich systemisch verabreichter Kortikosteroide, kann es zu einer Verringerung ihrer Wachstumsgeschwindigkeit kommen. Diese negativen Auswirkungen von Kortikosteroiden auf das Wachstum wurden bei niedrigen systemischen Dosen und ohne Labornachweis einer Unterdrückung der HPA-Achse (dh Cosyntropin-Stimulation und basale Cortisol-Plasmaspiegel) beobachtet. Die Wachstumsgeschwindigkeit kann daher ein empfindlicherer Indikator für die systemische Kortikosteroid-Exposition bei pädiatrischen Patienten sein als einige häufig verwendete Tests der HPA-Achsenfunktion. Das lineare Wachstum pädiatrischer Patienten, die mit Kortikosteroiden behandelt werden, sollte überwacht werden, und die potenziellen Wachstumseffekte einer längeren Behandlung sollten gegen den erzielten klinischen Nutzen und die Verfügbarkeit von Behandlungsalternativen abgewogen werden. Um die potenziellen Auswirkungen von Kortikosteroiden auf das Wachstum zu minimieren, sollten pädiatrische Patienten auf die niedrigste wirksame Dosis titriert werden.
Geriatrische Verwendung
Klinische Studien umfassten keine ausreichende Anzahl von Probanden ab 65 Jahren, um festzustellen, ob sie anders reagieren als jüngere Probanden. Andere berichtete klinische Erfahrungen haben keine Unterschiede im Ansprechen zwischen älteren und jüngeren Patienten festgestellt. Im Allgemeinen sollte die Dosisauswahl für einen älteren Patienten vorsichtig sein und normalerweise am unteren Ende des Dosierungsbereichs beginnen, um die größere Häufigkeit einer verminderten Leber-, Nieren- oder Herzfunktion und einer Begleiterkrankung oder einer anderen medikamentösen Therapie widerzuspiegeln.
ÜBERDOSIS
Die Behandlung einer akuten Überdosierung erfolgt durch unterstützende und symptomatische Therapie. Bei chronischer Überdosierung angesichts einer schweren Erkrankung, die eine kontinuierliche Steroidtherapie erfordert, kann die Dosierung des Kortikosteroids nur vorübergehend reduziert oder eine Behandlung an einem anderen Tag eingeführt werden.
KONTRAINDIKATIONEN
Aristocort® Forte ist kontraindiziert bei Patienten, die überempfindlich auf Bestandteile dieses Produkts reagieren.
Intramuskuläre Kortikosteroidpräparate sind bei idiopathischer thrombozytopenischer Purpura kontraindiziert.
Aristocort® Forte ist für die intrathekale Verabreichung kontraindiziert. Berichte über schwere medizinische Ereignisse wurden mit dieser Verabreichungsart in Verbindung gebracht.
Arisotcort Forte ist für die Anwendung bei Frühgeborenen kontraindiziert, da die Formulierung Benzylalkohol enthält (siehe WARNUNGEN und VORSICHTSMASSNAHMEN : Pädiatrische Verwendung ).
Arisotcort Forte ist bei systemischen Pilzinfektionen kontraindiziert, außer wenn es als intraartikuläre Injektion bei lokalisierten Gelenkerkrankungen verabreicht wird (siehe WARNUNGEN : Infektionen : Pilzinfektionen ).
KLINISCHE PHARMAKOLOGIE
Glucocorticoide, natürlich vorkommende und synthetische, sind Nebennierenrindensteroide, die leicht aus dem Gastrointestinaltrakt adsorbiert werden.
Als Ersatztherapie bei Nebennierenrinden-Mangelzuständen werden natürlich vorkommende Glucocorticoide (Hydrocortison und Cortison) eingesetzt, die ebenfalls salzspeichernde Eigenschaften besitzen. Ihre synthetischen Analoga werden hauptsächlich wegen ihrer entzündungshemmenden Wirkung bei Erkrankungen vieler Organsysteme eingesetzt.
Triamcinolondiacetat ist im Wesentlichen frei von mineralocorticoider Aktivität, wenn es in therapeutischen Dosen verabreicht wird, was zu einer geringen oder keiner Natriumretention bei minimaler oder fehlender Kaliumausscheidung führt.
INFORMATIONEN ZUM PATIENTEN
Die Patienten sollten gewarnt werden, die Anwendung von Kortikosteroiden nicht abrupt oder ohne ärztliche Überwachung abzubrechen, medizinisches Personal auf die Einnahme von Kortikosteroiden hinzuweisen und sofort ärztlichen Rat einzuholen, wenn sie Fieber oder andere Anzeichen einer Infektion entwickeln.
Personen, die Kortikosteroide einnehmen, sollten davor gewarnt werden, sich Windpocken oder Masern auszusetzen. Die Patienten sollten auch darauf hingewiesen werden, dass im Falle einer Exposition unverzüglich ärztlicher Rat eingeholt werden sollte.